Остеоартроз коленного сустава: симптомы, степени и лечение
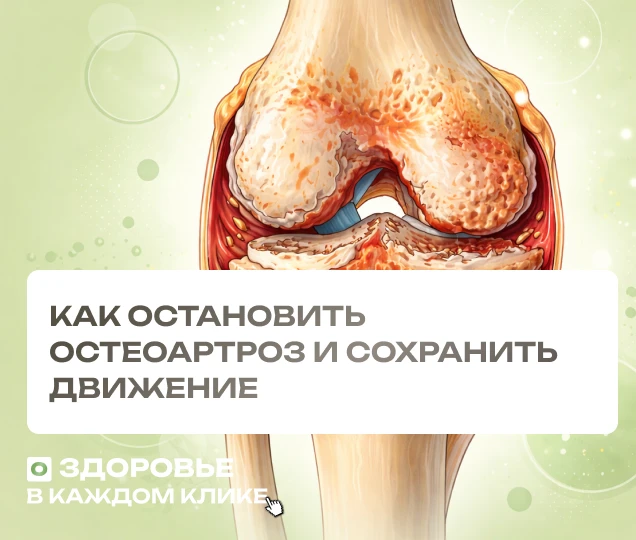
Остеоартроз коленного сустава — это хроническое дегенеративное заболевание, при котором происходит разрушение суставного хряща, деформация костных структур и нарушение функции коленного сустава. Остеоартроз (остеоартрит) коленного сустава сопровождается болью, скованностью и ограничением подвижности.
В данной статье подробно рассмотрим, что это такое остеоартроз коленного сустава, какие существует меры диагностики, профилактики и лечения данной патологии.
Содержание
- Анатомия коленного сустава
- Механизм развития остеоартроза
- Роль хрящевой ткани и синовиальной жидкости
- Факторы риска развития остеоартроза коленного сустава
- Классификация остеоартроза коленного сустава
- Стадии и степени развития остеоартроза
- Признаки и симптомы остеоартрита коленного сустава
- Осложнения остеоартроза коленного сустава
- Методы диагностики остеоартроза
- Как лечить остеоартроз коленного сустава – консервативные методы
- Лечебная физкультура и реабилитация
- Хирургическое лечение остеоартроза
- Диета и питание при остеоартрозе
- Снижение веса при остеоартрозе коленного сустава
- Профилактика остеоартроза
- Ошибки в лечении остеоартроза
- Мифы и заблуждения об остеоартрозе
- Часто задаваемые вопросы

Врач-терапевт, психолог, медицинский просветитель, преподаватель.
Автор блога @dr.zacepin
Telegram: @doctorzacepin
YouTube: @doc.alexpalan
Анатомия коленного сустава
Коленный сустав — один из самых крупных суставов человека, который имеет довольно сложную структуру. По своему типу он относится к блоковидным суставам. Коленный сустав соединяет бедренную и большеберцовую кости, а также формирует контакт с надколенником. Данный сустав обеспечивает сгибание, разгибание и ограниченное вращение голени относительно бедра.
Основные структурные компоненты:
- Кости. Бедренная кость (femur) — образует дистальный эпифиз с мыщелками, покрытыми гиалиновым хрящом. Большеберцовая кость (tibia) — проксимальный эпифиз участвует в опорной поверхности. Надколенник (patella) — увеличивает рычаг квадрицепса, защищает сустав и стабилизирует движение.
- Суставной хрящ. Покрывает контактные поверхности костей, амортизирует удары, снижает трение. Хрящ состоит из коллагена II типа, протеогликанов и воды. При остеоартрозе коленного сустава хрящ истончается, теряет эластичность и трение поверхностей увеличивается.
- Мениски. Два хрящевых диска: медиальный и латеральный. Выполняют функцию амортизации нагрузки, стабилизации сустава, распределения синовиальной жидкости. Медиальный мениск фиксирован сильнее, что делает его более уязвимым к травмам.
- Связки. Передняя крестообразная связка (ACL) и задняя крестообразная связка (PCL) — обеспечивают переднезаднюю стабильность. Коллатеральные связки (MCL, LCL) — ограничивают боковые смещения. Связочный аппарат предотвращает вывихи и обеспечивает правильную ось движения.
- Синовиальная оболочка и жидкость. Синовиальная оболочка вырабатывает синовиальную жидкость, которая питает хрящ и уменьшает трение при движении в суставе. При остеоартрите коленного сустава синовиальная жидкость теряет вязкость, что ускоряет износ хряща.
- Бурсы и капсула. Суставная капсула окружает сустав и поддерживает стабильность. Бурсы уменьшают трение между сухожилиями, связками и костями.
Механизм развития остеоартроза
Остеоартроз коленного сустава — это прогрессирующее дегенеративное заболевание, при котором происходят структурные изменения хряща, субхондральной кости и синовиальной оболочки. Процесс начинается с нарушения метаболизма хрящевой ткани: снижается синтез коллагена II типа и протеогликанов, что делает хрящ менее эластичным и устойчивым к нагрузке.
С течением времени возникают микроповреждения хряща и менисков, что провоцирует локальное воспаление синовиальной оболочки. Это воспаление усиливает катаболизм и ускоряет деградацию тканевых структур. Одновременно формируются остеофиты — костные выросты на краях суставной поверхности — и развивается субхондральный склероз, изменяющий прочность и геометрию кости.
Ключевым результатом этих процессов становится функциональное нарушение коленного сустава. Разрушающийся хрящ и ограниченная подвижность вызывают боль, скованность и атрофию мышц, что приводит к нестабильности колена и повышает риск дальнейших травм.
Таким образом, остеоартроз колена — это сочетание метаболических, механических и воспалительных факторов, работающих в цепочке прогрессирования заболевания.

Роль хрящевой ткани и синовиальной жидкости
Хрящевая ткань выполняет несколько критически важных функций:
- Амортизация нагрузок. Хрящ распределяет давление при ходьбе, беге и прыжках, снижая риск повреждения костей.
- Снижение трения. Гладкая поверхность хряща обеспечивает плавное скольжение костей.
- Участие в метаболизме. Хрящ принимает и удерживает питательные вещества из синовиальной жидкости.
Синовиальная жидкость играет вспомогательную роль, обеспечивая питание хряща и поддерживая вязкость суставной поверхности. Она содержит гиалуроновую кислоту, лубрицин и белковые компоненты, обеспечивающие смазку и питание хряща.
При остеоартрозе коленного сустава хрящ теряет эластичность, истончается, появляются трещины и дефекты. Синовиальная жидкость теряет вязкость и питательные свойства, что ускоряет разрушение хряща. В результате снижается подвижность, усиливается боль, и развивается компенсаторное напряжение мышц, что дополнительно нагружает сустав.
Факторы риска развития остеоартроза коленного сустава
Развитие остеоартроза коленного сустава зависит от сочетания внутренних и внешних факторов, которые повышают уязвимость хрящевой ткани и ускоряют дегенерацию сустава.
Внутренние факторы
- Возраст. С годами метаболизм хрящевой ткани замедляется, а также снижается регенеративная способность синовиальной оболочки. Хрящ теряет упругость, уменьшается содержание протеогликанов и коллагена II типа, что делает сустав более уязвимым к микроповреждениям. У пожилых пациентов чаще наблюдается остеоартроз коленного сустава 2 и 3 степени.
- Генетическая предрасположенность. Особенности строения суставного хряща, менисков и связок могут передаваться по наследству. Генетически обусловленные нарушения синтеза коллагена, структурных белков хряща или ферментов, участвующих в метаболизме хрящевой ткани, повышают риск раннего развития остеоартроза.
- Половые и гормональные особенности. Женщины имеют повышенный риск остеоартроза после менопаузы из-за снижения уровня эстрогенов, которые участвуют в регуляции метаболизма костной и хрящевой ткани. Эстрогены поддерживают синтез коллагена и уменьшают воспаление в суставе, поэтому их дефицит ускоряет дегенерацию хряща.
- Обменные и эндокринные нарушения. Сахарный диабет, ожирение, гипотиреоз и другие эндокринные болезни нарушают метаболизм хрящевой ткани и снижают её способность к восстановлению. Изменения в обмене липидов и глюкозы могут приводить к ускоренной деградации протеогликанов и коллагена, повышая риск остеоартрита коленного сустава.
Внешние факторы
- Травмы колена. Повреждения мениска, разрывы передней и задней крестообразных связок, внутрисуставные переломы вызывают локальное нарушение структуры сустава. Даже после хирургической коррекции травмы остаётся риск нарушения биомеханики и развития посттравматического остеоартроза колена.
- Профессиональные и спортивные нагрузки. Частые беговые, прыжковые или коленно-опорные нагрузки повышают давление на суставные поверхности. У людей с интенсивной физической активностью хрящ подвергается микроповреждениям, увеличивается риск раннего остеоартроза коленного сустава 1 и 2 степени.
- Избыточная масса тела. Каждые дополнительные 5 кг веса увеличивают нагрузку на колено примерно на 20 кг при ходьбе. Постоянное давление ускоряет истончение хряща, формирование остеофитов и субхондрального склероза, что способствует развитию деформирующего остеоартроза коленного сустава.
- Воспалительные заболевания суставов. Ревматоидный артрит, реактивный артрит и другие воспалительные процессы приводят к изменению состава синовиальной жидкости и ускоренной деградации хрящевой ткани. Хроническое воспаление повышает катаболизм хряща, провоцируя раннее развитие остеоартроза коленного сустава.
Комплексная оценка факторов риска позволяет выявить уязвимые группы пациентов, проводить профилактику и корректировать терапию на ранних стадиях, что особенно важно при остеоартрозе коленного сустава 1 степени.
Врач-терапевт, психолог,медицинский просветитель, преподаватель.
Автор блога @dr.zacepin
Telegram: @doctorzacepin
YouTube: @doc.alexpalan
Классификация остеоартроза коленного сустава
Заболевание классифицируется по степени выраженности деструктивных изменений, учитывая толщину хряща, деформацию костей и функциональные ограничения.
Остеоартроз коленного сустава 1 степени – это дегенеративный процесс, который характеризуется минимальными структурными изменениями хряща и отсутствием значительной деформации костей. Пациенты отмечают периодическую боль после нагрузки, скованность в суставе утром или после длительного покоя. На рентгенограмме выявляется едва заметное сужение суставной щели, мелкие остеофиты практически не выражены.
Остеоартроз коленного сустава 2 степени проявляется умеренными изменениями хряща и увеличением остеофитов. Симптоматика усиливается: боль возникает при обычной ходьбе и физической активности, отмечается ограничение подвижности и периодический хруст в колене. Рентгенологически определяется сужение суставной щели на 50% и выраженные остеофиты.
Остеоартроз коленного сустава 3 степени сопровождается выраженной деформацией суставных поверхностей, критическим истончением или отсутствием хряща, субхондральным склерозом и значительными остеофитами. Пациенты испытывают постоянную боль, ограничение подвижности и выраженную нестабильность колена, что часто требует хирургического вмешательства.
Деформирующий остеоартроз коленного сустава выделяют отдельно. Это сочетание остеофитоза, субхондрального склероза и угловых деформаций (варусная или вальгусная), приводящее к нарушению биомеханики колена и риску инвалидизации.
Стадии и степени развития остеоартроза
Остеоартроз коленного сустава развивается постепенно, и для выбора тактики лечения важно точно определить стадию заболевания. Каждая стадия отражает степень повреждения хрящевой ткани, изменения костной структуры и функциональные ограничения колена.
Основные стадии и степени
Стадия 1
Хрящ сохраняет почти полную толщину, микроповреждения минимальны. Симптомы: лёгкая боль после физической нагрузки, незначительная скованность по утрам. На рентгене: суставная щель сохранена, едва заметные остеофиты.
Стадия 2
Хрящ истончается, появляются умеренные дефекты и локальные трещины. Симптомы: боль при ходьбе, сгибании и разгибании колена, периодический хруст. На рентгене: сужение суставной щели на 50%, остеофиты выражены, возможен субхондральный склероз.
Стадия 3
Значительное разрушение хряща, остеофиты больших размеров, субхондральный склероз. Симптомы: постоянная боль, ограничение движения, деформация коленного сустава. Часто требуется хирургическое вмешательство, включая эндопротезирование.
Стадия 4 (терминальная)
Хрящ практически отсутствует, суставные поверхности деформированы. Симптомы: сильная боль в покое и при движении, выраженная нестабильность колена. Пациенты часто нуждаются в замене сустава или артропластике.
Каждая стадия остеоартроза отражает не только структурные изменения, но и функциональные ограничения, имеет свои особенности диагностики и лечения. К примеру, как лечить остеоартроз коленного сустава 1 или 2 степени решает только врач, исходя из конкретного клинического случая. На ранних стадиях возможно замедление прогрессирования заболевания с помощью консервативной терапии, ЛФК и коррекции веса. Поздние стадии требуют более серьёзного вмешательства — хирургического или эндопротезирования, чтобы восстановить опорную функцию конечности и снизить боль.
Признаки и симптомы остеоартрита коленного сустава
Симптомы могут варьироваться в зависимости от степени заболевания: на ранней стадии боль минимальна и возникает только после нагрузки, тогда как при 2–3 степени она становится постоянной.
К основным проявлениям относятся:
- Боль при нагрузке. Усиливается при ходьбе, подъёме по лестнице или длительной активности; обычно стихает в покое.
- Скованность в суставе. Особенно выражена утром или после длительного отдыха; длится 15–30 минут.
- Ограничение подвижности. Сгибание и разгибание колена затруднено, появляется чувство тугоподвижности.
- Хруст или щелчки. Возникают при движении, чаще при остеоартрозе коленного сустава 2 стадии и выше.
- Отёк и деформация. Появляются при выраженном остеофитозе и воспалении синовиальной оболочки.
- Мышечная слабость и атрофия. Развивается из-за ограниченной нагрузки на сустав.
Эти признаки позволяют заподозрить остеоартроз на ранних стадиях и своевременно начать диагностику и лечение.
Осложнения остеоартроза коленного сустава
При отсутствии адекватного лечения остеоартроз коленного сустава может привести к серьёзным последствиям, влияющим на качество жизни и мобильность.
Наиболее распространённые осложнения – это:
- Хроническая боль и снижение качества жизни — пациенты ограничивают физическую активность, что усиливает атрофию мышц.
- Деформация конечности — варусная или вальгусная, ухудшающая биомеханику колена и повышающая нагрузку на сустав.
- Нестабильность сустава — увеличивает риск падений и повторных травм.
- Атрофия мышц бедра и голени — развивается из-за снижения двигательной активности.
- Инвалидизация — при остеоартрозе коленного сустава 3 степени часто требуется хирургическое вмешательство и эндопротезирование.
Понимание возможных осложнений позволяет вовремя предпринимать меры для сохранения функции колена и предотвращения прогрессирования заболевания.
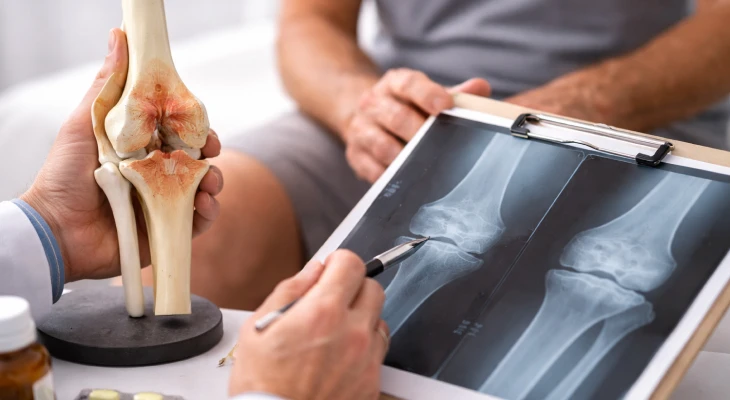
Методы диагностики остеоартроза
Диагностика остеоартроза коленного сустава начинается с клинического осмотра и сбора жалоб пациента. Врач оценивает характер боли, ограничение подвижности, наличие хруста, отёка и деформации. Эти данные помогают определить возможную степень остеоартроза, но окончательный диагноз требует инструментальных методов, которые позволяют визуализировать состояние хрящевой ткани, костей и синовиальной оболочки.

Основные методы диагностики:
- Рентгенография — самый доступный метод, которая позволяет врачу определить сужение суставной щели, наличие остеофитов и признаки субхондрального склероза. На ранних стадиях (1 степени) изменения могут быть минимальными, поэтому диагностика требует внимательного анализа.
- Артроскопия — это минимально инвазивная эндоскопическая процедура, позволяющая осмотреть внутренние структуры коленного сустава.
- Магнитно-резонансная томография (МРТ) — даёт подробную картину состояния хряща, менисков и связок. МРТ позволяет выявить микроразрывы хряща и воспаление синовиальной оболочки ещё до появления выраженных рентгенологических изменений.
- Ультразвуковое исследование (УЗИ) — используется для оценки синовиальной жидкости, выявления воспалительных процессов и утолщения синовиальной оболочки. Метод информативен при контроле динамики воспаления.
- Лабораторные анализы — позволяют исключить ревматоидный артрит и другие воспалительные заболевания суставов, определить уровень воспалительных маркеров и метаболические нарушения, влияющие на прогрессирование остеоартроза.
Сочетание этих методов обеспечивает точную диагностику, позволяет выявить остеоартроз коленного сустава 1 и 2 степени на раннем этапе и подобрать оптимальное лечение, замедляющее прогрессирование заболевания.
Как лечить остеоартроз коленного сустава – консервативные методы
Консервативная терапия направлена на уменьшение боли, замедление разрушения хрящевой ткани и поддержание функции коленного сустава. Она особенно эффективна на ранних стадиях, когда хрящ возможно замедление деградации и частичное восстановление функциональных свойств хряща.
К основным методам относятся:
- Противовоспалительные препараты (НПВС) — снижают воспаление в суставе, уменьшают боль и улучшают подвижность. Применяются курсами или по необходимости при обострениях.
- Анальгетики — обеспечивают контроль интенсивной боли, особенно при остеоартрозе коленного сустава 2 степени. Их часто комбинируют с НПВС для повышения эффективности.
- Хондропротекторы — препараты на основе глюкозамина, хондроитина сульфата или их комбинаций. Они могут уменьшать симптомы и поддерживать метаболизм хрящевой ткани. Доказательства их способности замедлять структурное разрушение остаются дискуссионными. Наиболее выраженный эффект наблюдается при остеоартрозе коленного сустава 1 степени и начальных стадиях заболевания. Для достижения результата требуется курсовое и длительное применение.
- Инъекции гиалуроновой кислоты — восстанавливают вязкость синовиальной жидкости, улучшают амортизацию и уменьшают трение суставных поверхностей. Особенно полезны при остеоартрозе 1–2 степени.
- Местные средства (гели, мази) — обладают обезболивающим и умеренным противовоспалительным эффектом; позволяют уменьшить нагрузку на системное применение препаратов.
- Ортезы и бандажи — поддерживают стабильность колена, перераспределяют нагрузку и предотвращают прогрессирование деформации.
Комплексное применение этих методов вместе с контролем веса и ЛФК позволяет эффективно замедлять прогрессирование остеоартроза и уменьшать симптоматику, обеспечивая пациенту активность и сохранение привычного образа жизни.

Лечебная физкультура и реабилитация
ЛФК и реабилитация при остеоартрозе коленного сустава играют ключевую роль в поддержании мышечного корсета, улучшении амплитуды движений и снижении нагрузки на сустав. Недостаточная физическая активность ускоряет атрофию мышц, повышает нестабильность колена и усугубляет прогрессирование заболевания.
Основные подходы к ЛФК:
- Укрепление мышц бедра и квадрицепса снижает нагрузку на сустав, улучшает амортизацию и стабилизацию колена.
- Растяжка и упражнения на подвижность колена предотвращают тугоподвижность, контрактуры и ограничение сгибания/разгибания.
- ЛФК в воде (гидрокинезотерапия) снижает весовую нагрузку на сустав, одновременно тренируя мышцы и улучшая координацию.
- Реабилитация после травм или хирургического вмешательства включает постепенное восстановление силы и подвижности, обучение правильной нагрузке на колено.
Регулярные занятия ЛФК способствуют улучшению кровообращения, восстановлению функций сустава и замедляют прогрессирование остеоартроза коленного сустава 1 и 2 степени. Программа ЛФК обязательно должна согласовываться с врачом индивидуально для каждого пациента.
Хирургическое лечение остеоартроза
Хирургическое вмешательство показано при недостаточной эффективности консервативной терапии или выраженных разрушениях сустава (остеоартроз коленного сустава 3 степени). Выбор метода зависит от стадии заболевания, состояния хряща и функциональной активности пациента.
Основные подходы:
- Остеотомия. Коррекция оси конечности при деформирующем остеоартрозе, перераспределяет нагрузку и замедляет прогрессирование разрушения сустава.
- Эндопротезирование (замена сустава). Показано при остеоартрозе коленного сустава 3 степени, когда хрящ практически разрушен, а деформация значительна. Процедура позволяет восстановить опорную функцию, снизить боль и вернуть активность.
Диета и питание при остеоартрозе
Правильное питание при остеоартрозе коленного сустава играет важную роль в замедлении прогрессирования заболевания. Оно влияет на обмен веществ, состояние хрящевой ткани и массу тела, что напрямую связано с нагрузкой на коленные суставы. Рацион должен обеспечивать организм всеми необходимыми нутриентами, поддерживать нормальный вес и уменьшать воспалительные процессы в суставах.
Основные принципы питания:
- Адекватное потребление белка. Необходимо для поддержания мышечной массы и регенерации тканей. Белок лучше получать из рыбы, птицы, бобовых и молочных продуктов.
- Омега-3 жирные кислоты. Обладают противовоспалительным эффектом, снижают активность деградации хряща. Содержатся в жирной рыбе, льняном масле и орехах.
- Витамины и микроэлементы. Витамин D и кальций поддерживают костную ткань, витамин С участвует в синтезе коллагена, магний и цинк важны для нормального обмена хрящевой ткани.
- Антиоксиданты. Защищают клетки хряща от окислительного стресса. Находятся в овощах, ягодах и зелёных фруктах.
- Ограничение насыщенных жиров, сахара и соли. Помогает снизить системное воспаление и уменьшить вес.
Соблюдение этих принципов особенно важно при остеоартрозе коленного сустава 1 и 2 степени, когда консервативная терапия и ЛФК наиболее эффективны.
Снижение веса при остеоартрозе коленного сустава
Избыточный вес является превалирующим фактором развития и прогрессирования остеоартроза. Каждый килограмм массы тела увеличивает нагрузку на коленный сустав примерно в 3–4 раза во время ходьбы. Снижение веса на 5–10% уже существенно уменьшает боль, снижает воспаление и замедляет разрушение хряща.
Цель снижения веса — не только уменьшить нагрузку на сустав, но и улучшить эффективность консервативного лечения и ЛФК. Комплексный подход включает контроль калорийности рациона, соблюдение баланса макронутриентов и регулярную физическую активность.
Профилактика остеоартроза
Профилактика остеоартроза коленного сустава направлена на сохранение здоровья хряща, поддержание стабильной массы тела и снижение травматизации сустава.

Основные методы профилактики:
- Контроль веса. Снижение веса позволяет уменьшить нагрузку на коленные суставы, что предотвращает избыточное давление на хрящ.
- Регулярная физическая активность. Укрепление мышц бедра и голени поддерживает подвижность и стабилизирует сустав.
- Сбалансированное питание. Обеспечивает поступление необходимых белков, витаминов, микроэлементов и противовоспалительных веществ.
- Избежание травм. Сюда входит использование правильных техник и оптимальных нагрузок при занятии спортом и другой физической активности, а также ношение удобной обуви и ортезов при необходимости.
Раннее обращение к врачу при боли и скованности позволяет выявить остеоартроз коленного сустава 1 степени и начать своевременное лечение.
Ошибки в лечении остеоартроза
При лечении остеоартроза коленного сустава часто допускаются ошибки, которые замедляют восстановление, усиливают боль и ускоряют прогрессирование заболевания.
Наиболее распространённые ошибки:
- Игнорирование ранних симптомов — откладывание визита к врачу при болях или скованности приводит к переходу остеоартроза коленного сустава 1 степени в 2 и 3 степень.
- Сильные нагрузки на колено без подготовки — чрезмерная физическая активность без укрепления мышц увеличивает риск травмы менисков и связок.
- Нерегулярный приём препаратов и несоблюдение схемы лечения — снижает эффективность консервативной терапии и инъекций гиалуроновой кислоты.
- Игнорирование снижения веса — лишний вес увеличивает нагрузку на сустав и ускоряет разрушение хряща.
- Самолечение и использование сомнительных средств — может быть неэффективным или опасным для здоровья.
Избежать этих ошибок помогает своевременное обращение к врачу.
Мифы и заблуждения об остеоартрозе
Существует множество заблуждений, связанных с остеоартрозом коленного сустава, которые часто становятся препятствием на пути к правильному лечению. Разберём самые распространённые из них:
Боль в колене возникает из-за отложения солей
Это неверно. Боль обусловлена дегенерацией хряща, воспалением синовиальной оболочки и нарушением биомеханики сустава.
Артроз — приговор для сустава.
Тоже миф. Современные методы лечения, включая консервативную терапию, ЛФК и хирургические методы, позволяют замедлить прогрессирование и сохранить функцию колена.
Хруст в колене всегда означает артроз.
Хруст может быть физиологическим, связанным с газовыми пузырьками в синовиальной жидкости или особенностями сухожилий.
Физическая активность противопоказана.
Все зависит от стадии заболевания. В большинстве случаев наоборот, регулярные умеренные нагрузки укрепляют мышцы, снижают нагрузку на сустав и замедляют прогрессирование остеоартроза.
Хондропротекторы не работают.
Эффективность препаратов зависит от стадии заболевания, схемы приёма и сочетания с ЛФК. Они помогают замедлить деградацию хряща, особенно на ранних стадиях.
Разрушенный хрящ можно полностью восстановить лекарствами.
Это заблуждение. Полное восстановление хряща невозможно, но можно замедлить разрушение и улучшить функции сустава.
Артроз — это болезнь пожилых людей.
Остеоартроз может развиваться и в молодом возрасте, особенно после травм или при избыточной нагрузке.
Холодец и желатин восстанавливают суставы.
Пищевая желатиновая добавка не способна регенерировать хрящ; питание может лишь поддерживать обмен веществ и слегка улучшать состояние хрящевой ткани.
Правильная информация о том, что такое остеоартроз коленного сустава, как действует профилактика и какие методы лечения существуют в современной медицине, позволяет избежать ошибок и мифов, выбрать адекватную терапию и замедлить прогрессирование заболевания.
Часто задаваемые вопросы
Можно ли ходить при остеоартрозе коленного сустава?
Да, ходьба разрешена и полезна, но важно соблюдать умеренную нагрузку. Длительные прогулки, особенно по неровной поверхности, лучше ограничить, а при остеоартрозе коленного сустава 2 степени использовать удобную обувь или ортезы для поддержки колена. Регулярная ходьба улучшает кровообращение, питает хрящевую ткань синовиальной жидкостью и укрепляет мышцы бедра.
Можно ли полностью вылечить остеоартроз коленного сустава?
Полного восстановления разрушенного хряща современная медицина не обеспечивает. Однако остеоартроз коленного сустава можно замедлить, контролировать симптомы и сохранить функцию сустава с помощью консервативного лечения, ЛФК, снижения веса и при необходимости хирургических методов. Чем лечить остеоартроз коленного сустава в каждом конкретном случае, решает врач.
Какая степень остеоартроза самая опасная?
Наибольшую угрозу представляет остеоартроз коленного сустава 3 степени, когда хрящ сильно разрушен, сустав деформирован, а боль и нестабильность выражены. Терминальная стадия требует хирургического вмешательства, включая эндопротезирование, для восстановления функции колена.
Сколько длится лечение остеоартроза 1 степени?
Длительность лечения зависит от степени заболевания, выбранной терапии и реакции организма. Ответ на вопрос, как долго лечить остеоартроз коленного сустава 1 степени почти всегда основан на применении консервативных методов терапии на протяжении нескольких месяцев с периодической коррекцией схемы. Комплексная реабилитация и поддерживающая терапия обычно продолжаются годами, чтобы замедлить прогрессирование остеоартроза.
Можно ли заниматься спортом при остеоартрозе коленного сустава?
Да, но важна умеренная нагрузка и подбор безопасных видов активности. Полезны плавание, велотренажёр, ЛФК и упражнения в воде. Следует избегать таких направлений, как бег на твёрдой поверхности, прыжки и нагрузки, вызывающие сильную боль, особенно при остеоартрозе коленного сустава 2 степени.
Помогают ли хондропротекторы при остеоартрозе?
Хондропротекторы не восстанавливают разрушенный хрящ полностью, но могут замедлить деградацию и улучшить питание хрящевой ткани, особенно при остеоартрозе коленного сустава 1 степени. Эффект достигается при регулярном приёме по схеме, сочетании с ЛФК и контролем веса.
Что делать, если болит колено после физической нагрузки?
Следует временно уменьшить нагрузку, приложить холод к суставу и дать отдых. Использование ортеза и лёгкая ЛФК помогают снять напряжение мышц. При постоянной боли или отёке важно обратиться к врачу для оценки состояния сустава и коррекции терапии.
Какой врач лечит остеоартроз коленного сустава?
Основной специалист — ортопед-травматолог. В некоторых случаях может потребоваться консультация ревматолога, физиотерапевта или реабилитолога, особенно при комплексной терапии и ЛФК.
Через сколько времени после начала лечения наступит улучшение?
Эффект консервативного лечения зависит от стадии заболевания. При остеоартрозе коленного сустава 1 степени улучшение обычно наблюдается через 2–6 недель, при 2 степени — через несколько месяцев при комплексном подходе. Хирургическое лечение даёт более быстрый эффект восстановления функции, но требует последующей реабилитации.
Данная статья носит исключительно информационный и ознакомительный характер.
Материал подготовлен с целью повышения осведомлённости о причинах, симптомах, методах диагностики, профилактики и возможных вариантах лечения остеоартроза коленного сустава.