Остеоартрит: симптомы, причины и современные методы лечения
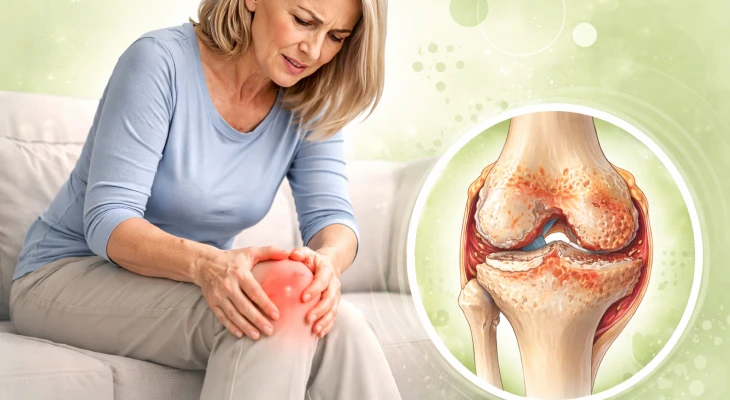
Остеоартрит — это хроническое дегенеративно-воспалительное заболевание суставов, при котором происходит постепенное разрушение хряща и патологические изменения костной ткани. Заболевание сопровождается болью, ограничением подвижности и может приводить к инвалидности.
Содержание
- Причины появления остеоартрита
- Патогенез остеоартрита
- Группы риска при остеоартрите
- Остеоартрит – классификация
- Фенотипы остеоартрита
- Стадии развития остеоартрита
- Артрит, остеоартроз и остеоартрит: в чем разница
- Симптомы остеоартрита
- Последствия и осложнения остеоартрита
- Диагностика остеоартрита
- Как лечить остеоартрит?
- Препараты от остеоартрита
- Профилактика остеоартрита
- Мифы и факты об остеоартрите
- Часто задаваемые вопросы об остеоартрите
- Полезные ресурсы и клинические рекомендации по остеоартриту

Врач-терапевт, психолог, медицинский просветитель, преподаватель.
Автор блога @dr.zacepin
Telegram: @doctorzacepin
YouTube: @doc.alexpalan
Причины появления остеоартрита
В отношении этиологии остеоартрит — это сложное мультифакторное заболевание, которое развивается под влиянием нескольких причин. Основные факторы, подтверждённые клиническими исследованиями:
- Возрастные изменения. С возрастом хрящевая ткань теряет способность к восстановлению, уменьшается количество протеогликанов и коллагена. Это делает суставы более уязвимыми к повреждениям.
- Механические нагрузки и травмы. Повторяющиеся или чрезмерные нагрузки на суставы (например, в профессиональном спорте или при тяжёлом физическом труде) ускоряют деградацию хряща. Травмы — переломы, повреждения менисков, разрывы связок — также повышают риск развития остеоартрита.
- Избыточный вес и ожирение. Лишний вес увеличивает давление на коленные, тазобедренные и позвоночные суставы. Кроме того, жировая ткань выделяет воспалительные цитокины, которые способствуют повреждению суставного хряща.
- Генетическая предрасположенность. Наследственные особенности строения костей и хрящей играют важную роль в повышении риска раннего возникновения остеоартрита. У людей, у которых в семье уже встречались случаи этого заболевания, вероятность его развития значительно выше. Генетические факторы могут определять как форму и прочность суставного хряща, так и особенности структуры костной ткани, что в совокупности способствует ускоренному износу суставов и повышает уязвимость к дегенеративным изменениям.
- Метаболические и эндокринные нарушения. Сахарный диабет и гиперлипидемия вызывают хроническое воспаление и накопление конечных продуктов гликирования, что непосредственно повреждает хондроциты и межклеточный матрикс. Эти процессы, наряду с нарушениями обмена коллагена, снижают эластичность хряща и ускоряют его деградацию, способствуя развитию остеоартрита.
- Хроническое воспаление суставов. Даже незначительное, но длительное воспаление синовиальной оболочки может ускорить разрушение хряща, что подтверждается биохимическими исследованиями.
Патогенез остеоартрита
Это совокупность процессов, которые приводят к постепенному разрушению суставов:
- Нарушение структуры и функции хряща. В норме хрящ амортизирует нагрузки и обеспечивает скольжение суставных поверхностей. При остеоартрите снижается синтез коллагена II типа и протеогликанов, хрящ теряет эластичность и истончается, что приводит к его структурному разрушению.
- Деформация костей и образование остеофитов. Под действием нагрузки кость под хрящом уплотняется (субхондральный склероз) и формируются костные выросты — остеофиты. Это меняет геометрию сустава и вызывает дополнительную боль и скованность.
- Воспаление синовиальной оболочки. При разрушении хряща высвобождаются фрагменты матрикса, которые активируют местное воспаление. Синовит усугубляет боль и ограничивает подвижность.
- Изменения мышц и связок. Снижение подвижности и болевой синдром ведут к атрофии мышц вокруг сустава, ослаблению связок и нестабильности, что ускоряет прогрессирование остеоартрита.
- Цикл дегенерации. Разрушение хряща вызывает деформацию сустава, что увеличивает нагрузку на оставшийся хрящ и кость, усиливает воспаление, формируется порочный круг патологического процесса.

Группы риска при остеоартрите
Некоторые люди имеют более высокий риск развития остеоартрита. Знание таких групп позволяет проводить раннюю диагностику и профилактику данного заболевания.
- Возраст старше 45–50 лет. С возрастом хрящ теряет эластичность, уменьшается способность к регенерации. Поэтому остеоартрит чаще встречается у пожилых людей.
- Избыточный вес и ожирение. Лишний вес создаёт повышенную нагрузку на коленные, тазобедренные и позвоночные суставы. Метаболические изменения жировой ткани также стимулируют воспаление в суставе.
- Профессиональные и спортивные нагрузки. Люди, чья работа связана с постоянными нагрузками на суставы (строители, грузчики, фермеры), и спортсмены (тяжелоатлеты, бегуны и т.д.) находятся в группе повышенного риска.
- Травмы суставов в анамнезе. Переломы, ушибы, повреждение менисков и связок повышают риск развития остеоартрита даже спустя годы после травмы.
- Генетическая предрасположенность. Наследственные особенности строения суставов и хрящевой ткани повышают вероятность раннего развития заболевания.
- Женщины после менопаузы. Снижение уровня эстрогенов влияет на обмен хрящевой ткани и может ускорять дегенерацию суставов.
- Метаболические и эндокринные нарушения. Сахарный диабет, ожирение, гиперлипидемия, нарушение обмена коллагена — все эти состояния повышают риск развития остеоартрита.
Контроль веса, грамотная нагрузка на суставы, своевременное лечение травм и соблюдение здорового образа жизни снижают вероятность развития остеоартрита и замедляют его прогрессирование.
Остеоартрит – классификация
Остеоартрит — это мультифакторное заболевание, которое может поражать практически любой сустав. В зависимости от локализации проявления болезни различают следующие виды:

Остеоартрит коленного сустава — самая распространённая форма. Для неё характерна постепенная боль, усиливающаяся при ходьбе, подъёме по лестнице или длительном стоянии. Часто пациенты отмечают хруст и ощущение «заклинивания» в суставе. Из-за дегенерации хряща и формирования остеофитов возможно частичное ограничение подвижности. Основные факторы риска — возраст, избыточный вес, травмы коленного сустава и профессиональные нагрузки.
Остеоартрит тазобедренного сустава чаще встречается у пожилых людей или после травм бедра. Боль локализуется в паховой области и иррадиирует в бедро или колено. На поздних стадиях ограничение вращательных движений приводит к хромоте и необходимости эндопротезирования. Особенность остеоартрита тазобедренного сустава в том, что ранние симптомы могут быть малозаметными, что затрудняет своевременную диагностику.
Остеоартрит плечевого сустава развивается сравнительно реже. Он проявляется болью при поднятии руки, ограничением амплитуды движений и ощущением слабости мышц. Чаще всего встречается после травм или у спортсменов, выполняющих повторяющиеся движения плечом, таких как метание или плавание.
Остеоартрит кистей и пальцев характерен для женщин среднего и пожилого возраста. Наиболее заметными симптомами являются деформация межфаланговых суставов, боль и утренняя скованность. Эти изменения могут значительно ограничивать мелкую моторику рук и снижать качество жизни.
Врач-терапевт, психолог,медицинский просветитель, преподаватель.
Автор блога @dr.zacepin
Telegram: @doctorzacepin
YouTube: @doc.alexpalan
Фенотипы остеоартрита
Это современное направление в классификации заболевания. Выделяют несколько вариантов: посттравматический, метаболический, воспалительный и старческий (идиопатический). Каждый фенотип имеет свои механизмы прогрессирования: например, посттравматический развивается после повреждений суставов, метаболический связан с ожирением и нарушениями обмена веществ, воспалительный сопровождается выраженным синовитом, а старческий возникает преимущественно у пожилых пациентов на фоне возрастных изменений хряща и костей.
Понимание видов остеоартрита и их особенностей позволяет врачам корректно оценивать степень поражения суставов, прогнозировать течение заболевания и подбирать индивидуальные методы лечения.
Стадии развития остеоартрита
Остеоартрит развивается постепенно, и для него характерны последовательные изменения в хряще, костной ткани и синовиальной оболочке. Разделение на стадии помогает врачу оценить тяжесть заболевания, подобрать лечение и прогнозировать течение болезни.
Начальная стадия (I стадия)
На этом этапе происходят первые дегенеративные изменения хряща, которые обычно не вызывают выраженной боли. Хрящ становится менее эластичным, могут появляться микротрещины. Пациенты иногда отмечают лёгкую скованность после длительного покоя, но она быстро проходит. Рентгенологически изменения почти незаметны.
Ранняя стадия (II стадия)
Хрящ истончается, суставная щель начинает сужаться. Появляются первые симптомы: боль при нагрузке на сустав, лёгкая отёчность и хруст. Возможны периодические воспалительные реакции с умеренным синовитом. На рентгенограмме видны начальные признаки субхондрального склероза и мелкие остеофиты.
Средняя стадия (III стадия)
Дегенерация хряща выражена, суставная щель значительно сужена, формируются остеофиты. Пациенты испытывают постоянную боль, ограничение подвижности и скованность утром. Часто наблюдается деформация сустава. Синовит может быть выраженным, что усиливает болевой синдром.
Тяжёлая стадия (IV стадия)
Хрящ практически полностью разрушен, кость деформирована, суставная щель отсутствует. Боль интенсивная, даже в покое, резко ограничена подвижность сустава. Часто развивается стойкая инвалидизация. На этой стадии рассматриваются хирургические методы лечения, включая эндопротезирование.
Артрит, остеоартроз и остеоартрит: в чем разница
Многие пациенты путают термины «остеоартрит», «остеоартроз» и «артрит», но эти понятия имеют разные значения.

Что такое остеоартрит? Это хроническое дегенеративное заболевание суставов, при котором основным процессом является разрушение хряща, изменение костной ткани и вторичное воспаление синовиальной оболочки. Для остеоартрита характерны боль при нагрузке, скованность и ограничение подвижности. В современной медицинской литературе термин «остеоартрит» считается наиболее точным. Остеоартрит – это простыми словами разрушение и воспаление в составе.
Остеоартроз — исторический синоним остеоартрита. Ранее внимание уделялось только дегенеративным процессам в хряще, а воспалительная составляющая практически не учитывалась. Сегодня термины часто используют взаимозаменяемо, но, если стоит вопрос, чем отличается остеоартроз от остеоартрита, то второй отражает полную картину заболевания, включая воспаление.
Артрит — общий термин для воспалительных заболеваний суставов, которые могут быть аутоиммунными или инфекционными. При артрите первично развивается воспаление, которое со временем разрушает сустав. Симптомы включают боль, отёк, покраснение и утреннюю скованность. В отличие от остеоартрита, при артрите воспаление является ведущим процессом, а дегенерация хряща — вторичной. Если определять, в чем разница остеоартрита и остеоартроза, во втором случае речь главным образом идёт о дегенеративно-дистрофических изменениях в суставе.
Симптомы остеоартрита
Остеоартрит проявляется постепенно, и его признаки зависят от стадии заболевания и локализации поражённого сустава. Основные симптомы позволяют врачу заподозрить патологию ещё на ранних этапах:
- Боль в суставе — ключевой симптом остеоартрита. Она обычно появляется при нагрузке на сустав и уменьшается в покое. На поздних стадиях боль может стать постоянной, включая ночное время.
- Скованность и ограничение подвижности чаще всего выражены по утрам или после длительного покоя. Симптом проходит через 20–30 минут, но с прогрессированием заболевания скованность может сохраняться дольше.
- Хруст и треск в суставе (крепитация) возникает из-за трения деформированного хряща и костных выростов. Этот симптом часто замечают пациенты при движении коленей, плеч или пальцев.
- Отёк и умеренное воспаление появляются из-за реакции синовиальной оболочки на фрагменты разрушенного хряща. В отличие от артрита, выраженное покраснение и высокая температура кожи над суставом при остеоартрите встречаются редко.
- Деформация сустава — поздний признак, который развивается при выраженной дегенерации хряща и формировании остеофитов. При поражении кистей пальцев появляются узелки Гебердена и Бушара, а при коленном и тазобедренном остеоартрите возможно искривление конечности и хромота.
Последствия и осложнения остеоартрита
Что это за болезнь остеоартрит? Это хроническое заболевание, и при отсутствии своевременного лечения он может приводить к серьёзным последствиям и осложнениям, влияющим на качество жизни пациента.
Хроническая боль и снижение подвижности — самые распространённые последствия. Постепенное разрушение хряща и деформация суставных поверхностей вызывают постоянный дискомфорт, ограничение движений и нарушение привычной активности. При остеоартрите коленного сустава боль часто усиливается при ходьбе и подъёме по лестнице, а при поражении тазобедренного сустава может появляться хромота.
Деформация суставов и функциональная недостаточность. С прогрессированием болезни изменяется форма суставных поверхностей, образуются остеофиты. В результате движения становятся ограниченными, а суставы — деформированными. Это особенно заметно при поражении кистей и пальцев, где возникают узелки Гебердена и Бушара.
Повышенная нагрузка на соседние суставы и позвоночник. Ограничение подвижности и изменение походки приводят к перераспределению нагрузки, что ускоряет дегенерацию других суставов и может вызывать хронические боли в спине и пояснице.
Инвалидизация. На поздних стадиях остеоартрит может привести к полной потере функции сустава. При тяжёлом остеоартрите тазобедренного или коленного суставов пациенты могут требовать помощи при ходьбе или хирургического вмешательства, включая эндопротезирование.
Последствия остеоартрита напрямую связаны с поздним обращением к врачу и отсутствием профилактических мер. Раннее выявление и грамотное лечение позволяют замедлить прогрессирование болезни, сохранить подвижность суставов и улучшить качество жизни.
Диагностика остеоартрита
Диагностика остеоартрита основана на сочетании клинической оценки, инструментальных методов и лабораторных исследований. Точный диагноз позволяет определить стадию заболевания, локализацию поражения и подобрать оптимальное лечение.
- Клиническое обследование. Врач оценивает жалобы пациента, анамнез и физическое состояние суставов. Основные признаки, на которые обращают внимание: боль при нагрузке, скованность после покоя, хруст или треск в суставе, ограничение амплитуды движений и наличие деформации. Особое внимание уделяется локализации симптомов.
- Рентгенография. Базовый инструментальный метод диагностики остеоартрита. Он позволяет оценить: сужение суставной щели, наличие субхондрального склероза (уплотнения кости под хрящом), остеофитов, деформации суставов. На ранних стадиях изменения могут быть минимальными, поэтому рентген не всегда позволяет обнаружить патологию, что требует дообследования.
- Магнитно-резонансная томография. МРТ особенно полезна для оценки состояния хрящевой ткани, синовиальной оболочки, менисков и связок. Этот метод позволяет выявить начальные изменения хряща до появления выраженных рентгенологических признаков.
- Ультразвуковое исследование. УЗИ используется для визуализации синовиальной оболочки, обнаружения синовита, выпота и повреждений мягких тканей. Это позволяет оценить воспалительную компоненту остеоартрита.
- Лабораторные исследования. Помогают исключить другие заболевания суставов, такие как ревматоидный артрит или подагра. Основные исследования включают общий и биохимический анализ крови, а также анализ на маркеры воспаления.
- Артроскопия. Минимально инвазивная процедура, позволяющая осмотреть внутренние структуры сустава с помощью оптической камеры, введённой через маленький прокол. Метод позволяет визуализировать хрящ, мениски и связки, выявить ранние повреждения хряща, которые не видны на рентгене или МРТ, оценить степень воспаления синовиальной оболочки. Артроскопия даёт возможность при необходимости выполнить лечебные манипуляции — введение препаратов непосредственно в пораженный сустав, удаление фрагментов хряща, сглаживание остеофитов или синовэктомию.
Комплексная диагностика остеоартрита позволяет точно определить стадию заболевания, выявить локализацию поражения и исключить другие патологии суставов.
Как лечить остеоартрит?
Лечение остеоартрита направлено на уменьшение боли, замедление прогрессирования дегенеративных изменений в суставе, сохранение подвижности и улучшение качества жизни пациента. Подход всегда комплексный и индивидуальный, с учётом локализации поражения, стадии заболевания и общего состояния организма.

1. Консервативное лечение
Консервативные методы являются основной стратегией на ранних и средних стадиях остеоартрита. Они включают несколько компонентов:
- Контроль нагрузки на суставы. Избыточная механическая нагрузка ускоряет дегенерацию хряща. Рекомендованы щадящие виды активности: плавание, ходьба по ровной поверхности и т.д.
- Физиотерапия и лечебная гимнастика. Упражнения помогают поддерживать амплитуду движений, укрепляют мышцы вокруг поражённого сустава и снижают болевой синдром. Применяются индивидуальные комплексы ЛФК, направленные на стабилизацию коленного или тазобедренного суставов. Физиотерапевтические процедуры, такие как магнитотерапия, лазерная терапия, ультразвуковая терапия и электростимуляция, уменьшают воспаление и стимулируют регенерацию хрящевой ткани.
- Ортопедические средства. Использование наколенников, ортезов, корректирующих стелек или супинаторов помогает перераспределить нагрузку на суставы, уменьшить болевой синдром и предотвратить прогрессирование деформации.
- Медикаментозная поддержка. На ранних стадиях применяются обезболивающие и противовоспалительные препараты, позволяющие контролировать болевой синдром и уменьшить воспаление синовиальной оболочки.
2. Хирургическое лечение
Хирургические методы применяются при выраженном разрушении хряща, деформации суставов на поздних стадиях заболевания, а также при неэффективности консервативной терапии:
- Артроскопия. Минимально инвазивная процедура, при которой в сустав вводится оптическая камера. Позволяет визуально оценить состояние хряща, менисков и связок, выявить ранние повреждения, не видимые на рентгене или МРТ, а также выполнить лечебные манипуляции: удаление фрагментов хряща, сглаживание остеофитов, синовэктомию.
- Остеотомия. Хирургическая коррекция угла кости для перераспределения нагрузки на сустав. Применяется при деформации коленного или тазобедренного суставов и позволяет отсрочить необходимость эндопротезирования.
- Эндопротезирование (замена сустава). Используется при тяжёлой стадии остеоартрита, когда хрящ разрушен полностью, суставная щель отсутствует, а боль и ограничение движений существенно снижают качество жизни. Наиболее часто проводится при остеоартрите тазобедренного и коленного суставов.
3. Местные методы воздействия
- Инъекционные методы. Введение гиалуроновой кислоты или препаратов, улучшающих смазку и питание хряща, способствует снижению трения и боли. В некоторых случаях применяются инъекции кортикостероидов для краткосрочного уменьшения выраженного воспаления.
- Местное применение мазей и гелей. Противовоспалительные и обезболивающие средства для местного нанесения помогают уменьшить дискомфорт и облегчить функцию сустава без системной медикаментозной нагрузки на организм.
Раннее начало терапии позволяет замедлить прогрессирование болезни, сохранить подвижность и улучшить качество жизни пациента.
Препараты от остеоартрита
Лечение остеоартрита часто включает медикаментозную поддержку, направленную на уменьшение боли, снижение воспаления и замедление прогрессирования дегенеративных изменений. Препараты подбираются врачом индивидуально для каждого пациента, с учётом локализации поражения, стадии заболевания и других особенностей. При выборе терапии важно понимать разницу между быстрым снятием боли и курсовым лечением, направленным на контроль воспаления при остеоартрите.

1. Противовоспалительные и обезболивающие препараты
- Нестероидные противовоспалительные препараты (НПВП). Применяются для уменьшения боли и локального воспаления. Они помогают снизить болевой синдром при нагрузке на сустав, уменьшить отёк и скованность. Важно использовать их под контролем врача, чтобы избежать побочных эффектов.
- Парацетамол и другие неопиоидные анальгетики. Используются для кратковременного или поддерживающего снятия боли, особенно на ранних стадиях остеоартрита или при непереносимости НПВП.
2. Хондропротекторы
Препараты, содержащие компоненты хрящевой ткани — глюкозамин и хондроитин сульфат. Они направлены на поддержку структуры хряща, улучшение его питания и замедление деградации. Эффективность хондропротекторов подтверждена клиническими исследованиями, однако, чудодейственного восстановления пораженного сустава ожидать не стоит.
3. Глюкокортикостероиды
Используются преимущественно в виде инъекций в сустав при выраженном воспалении и болевом синдроме. Обладают сильным противовоспалительным действием, но применяются ограниченно и только под контролем врача из-за системного действия и серьезных побочных реакций при неправильном или длительном применении.
4. Препараты гиалуроновой кислоты
Инъекционные препараты гиалуроновой кислоты восстанавливают вязкость синовиальной жидкости, уменьшают трение между суставными поверхностями и облегчают боль. Особенно эффективны при остеоартрите коленного сустава и тазобедренного сустава на ранних и средних стадиях.
5. Симптом-модифицирующие препараты
Некоторые современные препараты направлены на замедление прогрессирования остеоартрита, улучшение метаболизма хрящевой ткани и снижение воспаления. Они могут включать вещества, регулирующие обмен коллагена, протеогликанов и антиоксидантные компоненты.
Правильный подбор препаратов позволяет контролировать боль, снижать воспаление и замедлять разрушение суставов. Медикаментозная терапия всегда должна назначаться врачом и сочетаться с консервативными методами: контролем нагрузки, физиотерапией и лечебной гимнастикой.
Профилактика остеоартрита
Направлена на снижение риска развития заболевания и замедление прогрессирования дегенеративных изменений в суставах. Она особенно важна для людей из группы риска, включая пожилых пациентов, людей с избыточным весом и тех, кто перенёс травмы суставов.

Контроль веса и нормализация метаболизма
Избыточная масса тела увеличивает нагрузку на коленные и тазобедренные суставы, ускоряя износ хряща. Снижение веса на 5–10% уже значительно уменьшает давление на суставы и снижает риск прогрессирования остеоартрита коленного сустава.
Оптимизация физической активности
Регулярная умеренная нагрузка поддерживает мышцы вокруг суставов, улучшает кровоснабжение и обменные процессы в хряще. Рекомендуются: плавание, ходьба и специальные упражнения ЛФК. Избыточные нагрузки, прыжки и бег на длинные дистанции следует ограничивать, особенно при существующих признаках дегенерации.
Профилактика травм
Своевременное и грамотное лечение повреждений связок, менисков и переломов снижает риск развития посттравматического остеоартрита. Важно использовать защитное снаряжение при занятиях спортом и соблюдать технику безопасности в быту и на работе.
Поддержка суставов и правильная осанка
Использование ортопедических стелек, корректирующих обувь и наколенников помогает равномерно распределять нагрузку на суставы. Контроль осанки и укрепление мышц спины и кора также снижают риск развития остеоартрита позвоночника.
Питание и метаболическая поддержка
Рацион, богатый антиоксидантами, витаминами и минералами, способствует замедлению дегенеративных процессов. Особое значение имеет поддержка обмена коллагена и глюкозамина, которые необходимы для здоровья суставного хряща.
Мифы и факты об остеоартрите
Существует множество заблуждений о природе и лечении остеоартрита, что может мешать своевременному обращению к врачу и правильной профилактике. Рассмотрим самые известные из них.
Миф 1: «Боль в суставах — это старость»
Факт: Боль в суставах не всегда связана с возрастом. Хотя остеоартрит чаще развивается у пожилых людей, заболевание может возникнуть и у молодых пациентов, особенно после травм или при избыточной нагрузке на суставы. Ранняя диагностика и лечение помогают замедлить прогрессирование болезни и сохранить подвижность, независимо от возраста.
Миф 2: «Нужно беречь сустав и избегать любых нагрузок»
Факт: Полное избегание нагрузок на суставы может быть вредным. Мышцы, связки и суставная капсула нуждаются в умеренной активности для поддержания стабильности и питания хряща. Правильно подобранные упражнения и щадящие виды физической активности, такие как плавание, ходьба или ЛФК, помогают укреплять мышцы вокруг поражённого сустава и замедлять прогрессирование остеоартрита коленного сустава, тазобедренного сустава и других локализаций.
Правильный баланс нагрузки и отдыха, вместе с наблюдением специалиста, является ключевым элементом в контроле заболевания.
Часто задаваемые вопросы об остеоартрите
1. Какой врач лечит остеоартрит?
Остеоартрит лечат врачи-ревматологи и ортопеды-травматологи. Врач-ревматолог оценивает воспалительные и дегенеративные процессы, назначает консервативное лечение, а врач-ортопед занимается хирургическим лечением, включая артроскопию и эндопротезирование.
2. Какие исследования и анализы сдавать?
- Рентгенография поражённого сустава — для оценки сужения суставной щели, воспаления, остеофитов и деформации.
- МРТ — для оценки состояния хряща, связок и синовиальной сумки и ее оболочки на ранних стадиях.
- УЗИ — для выявления синовита и мягкотканевых изменений.
- Лабораторные анализы крови — общий анализ, биохимия, С-реактивный белок, специальные исследования, чтобы исключить ревматоидный артрит или подагру.
3. Чем отличается ревматоидный артрит от остеоартрита?
- Остеоартрит — первично дегенеративное заболевание, при котором разрушение хряща и костей сопровождается вторичным воспалением.
- Ревматоидный артрит — аутоиммунное воспалительное заболевание, при котором воспаление является первичным процессом, а разрушение хряща вторично. При ревматоидном артрите суставы часто поражаются симметрично, есть утренняя скованность более 1 часа, отёк и покраснение.
4. Можно ли бегать при остеоартрите?
Бег на длительные дистанции и с высокими нагрузками может ускорять износ хряща, особенно при остеоартрите коленного сустава. Рекомендуются щадящие виды физической активности: плавание, ходьба и ЛФК. Бег допустим, если у пациента нет выраженной боли и ограничений подвижности, но всё индивидуально и под контролем врача.
5. Помогают ли хондропротекторы при остеоартрите?
Хондропротекторы (глюкозамин, хондроитин сульфат) способствуют поддержанию структуры хряща и замедляют его разрушение. Эффект заметнее на ранних стадиях остеоартрита и при регулярном применении. Они не устраняют боль мгновенно, поэтому чаще используются в комбинации с другими терапевтическими методами.
6. Чем остеоартрит отличается от «отложения солей»?
«Отложение солей» — народное название, которое чаще всего относится к кальцификации или подагре. В отличие от остеоартрита, эти состояния связаны с кристаллическими отложениями и воспалением, а не с постепенной дегенерацией хряща и деформацией суставов. Подагра и отложение кальцификатов – это метаболические нарушения, которые требуют совсем другого подхода в терапии.
7. Что делать, если боль усилилась внезапно?
Внезапное усиление боли может быть связано с обострением воспаления, травмой или образованием внутрисуставного фрагмента хряща. Следует:
- Ограничить нагрузку на сустав.
- При необходимости использовать обезболивающие или противовоспалительные средства по рекомендации врача.
- Обратиться к ревматологу или ортопеду для обследования и исключения осложнений, таких как синовит или повреждение мениска.
Полезные ресурсы и клинические рекомендации по остеоартриту
- 1. NICE (National Institute for Health and Care Excellence)
— Руководство “Osteoarthritis in over 16s: diagnosis and management” (NG226), охватывающее диагностику, нехирургическое лечение и ведение пациентов с остеоартритом. NICE+2NICE+2
— Подробный текст клинических рекомендаций, включая фармакологические и немедикаментозные подходы. NCBI - 2. Федеральные (российские) клинические рекомендации. library.mededtech.ru
— Обновлённые рекомендации 2019 года (Л.И. Алексеева и соавт.) — комплексный подход к ведению пациентов с остеоартритом, базирующийся на системе GRADE. rmj.ru+1
— «Клинические рекомендации — проект» для врачей первичного звена (терапевтов и врачей общей практики), подготовленный институтом ревматологии. RCSI Journals Platform - 3. Обзор международных рекомендаций
— Статья «Международные и российские рекомендации по лечению ревматических заболеваний», где описан алгоритм лечения остеоартрита коленного сустава согласно ESCEO (Европейское общество клинических и экономических аспектов остеопороза и остеоартрита), адаптированный для российской практики. Semantic Scholar - 4. Научные публикации
— Систематический обзор клинических рекомендаций по контролю веса у пациентов с остеоартритом, где анализированы рекомендации EULAR, NICE и других организаций. PMC
— Обзор рекомендаций по применению наружных (топических) нестероидных противовоспалительных препаратов в лечении остеоартрита. BioMed Central - 5. Практическая статья
— Статья «Остеоартрит коленного сустава: ведение пациента врачами‑терапевтами» — обзор подходов к диагностике, немедикаментозной и медикаментозной терапии в российской клинической практике. therapy-journal.ru
Данная статья носит исключительно информационный характер и не является рекламой лекарственных средств, публичной офертой, медицинской рекомендацией или руководством к самолечению.
Материал подготовлен с целью повышения осведомлённости о природе остеоартрита, его симптомах, методах диагностики и современных подходах к терапии.